│麻醉科--手術中的守護天使
㋡ 麻醉簡史
☉ 自有外科手術起至1846年,這一時期,僅使用某些草藥或酒精性飲料以使患者精神恍惚;但止痛藥效不夠,所以患者不時會發出陣陣的呼痛聲和哭聲。
☉ 846年在美國波士頓的麻省總醫院公開示範乙醚吸入麻醉後,導致麻醉學進入了第二個時期,故稱為「吸入麻醉時期」。
☉ 自1884年,首先使用可卡因,主要是局部麻醉劑和傳導麻醉術之發展。
☉ 主要發展是靜脈麻醉術,故必先要有注射器和注射針以供作靜脈注射之用。靜脈麻醉劑中另一偉大發展,就是肌肉鬆弛劑。
☉ 第五時期的麻醉學亦即現代麻醉學,其發展是多方面的。有吸入麻醉劑、靜脈麻醉劑、神經節阻斷劑、低溫麻醉劑、應用體外循環及使用呼吸機以協助或控制呼吸等,都是現代麻醉學之重大成就。現代麻醉醫師對於休克、失血補充、呼吸治療、輸液治療,重症照護以及很多生理和藥理學的重大進展,均參予貢獻。
㋡ 服務團隊
☉ 6位 〈瀏覽醫師簡介〉
☉ 18位
| 姓名 | 職稱 | 經歷 |
| 羅惠珍 | 護理長 | 林口長庚 |
| 黃千惠 | 副護理長 | 高雄長庚 |
| 許子淳 | 麻醉護理師 | 高雄長庚 |
| 陳俐利 | 麻醉護理師 | 新光醫院 |
| 傅秀昭 | 麻醉護理師 | 林口長庚 |
| 孫雅慧 | 麻醉護理師 | 林口長庚 |
| 任婷宜 | 麻醉護理師 | 高雄長庚 |
| 孫百慧 | 麻醉護理師 | 高雄長庚 |
| 劉沂貞 | 麻醉護理師 | 秀傳醫院 |
| 劉淑芳 | 麻醉護理師 | 秀傳醫院 |
| 湯莉齡 | 麻醉護理師 | 馬偕醫院 |
| 蘇麗蘭 | 麻醉護理師 | 義大醫院 |
| 吳美苓 | 麻醉護理師 | 奇美醫院 |
| 潘麗珍 | 麻醉護理師 | 義大醫院 |
| 徐惠君 | 麻醉護理師 | 高雄長庚 |
| 塗麗雪 | 麻醉護理師 | 三軍總醫院 |
| 蕭嘉慧 | 麻醉護理師 | 高雄長庚 |
| 林恩惠 | 麻醉護理師 | 高雄長庚 |
☉ 6位
| 姓名 | 職稱 |
| 邱意雅 | 組長 |
| 陳淑玲 | 恢復室護理師 |
| 黃欣瑜 | 恢復室護理師 |
| 余秀鳳 | 恢復室護理師 |
| 林曉詩 | 恢復室護理師 |
| 黃育葶 | 恢復室護理師 |
㋡ 服務項目麻醉醫學肇始,乃因外科手術創傷衍生之醫學新領域。近十年來,麻醉學之理論和技術,疼痛觀念之更新,以至各種新藥、監測儀器之開發,得以推陳佈新,蔚成大觀,才使麻醉成為現代醫學不可或缺之一環。本科有麻醉專科醫師6位,擁有急救加護專科醫師及疼痛專科醫師證書的資歷。另有麻醉護理師17位,及麻醉後恢復室5位護理人員。
1.臨床麻醉:
配合手術室及產房手術的需求,實施臨床麻醉。從一般門診手術至開胸手術及開心手術,皆由本科專科醫師負責,且提供適當的術後止痛控制,提昇病人術後生活品質,減少併發症。疼痛門診:融合中西方醫學,由醫師給予板機點針灸治療、頭皮針、或神經阻斷術治療各種疼痛,也幫助中風病患復健,及腦性麻痺或過動兒的治療。
2.安寧病房:
針對末期癌症病患,設立傳愛之家。配合本院臨終關懷之政策,進行安寧照顧計畫。除了居家照護之外,更有安寧病房設備,由專屬護士、社工員、院牧同工、精神科醫師及疼痛科醫師合作,提供整體團隊服務,確保病患生活品質。
3.急救加護醫療:
參與外科重症加護病房醫療及全院之急救工作。對本院之醫護有關人員提供麻醉專業知識及技術教導,確保醫療品質的提升。
4.學術活動:
有定期科內專題演講、雜誌新知會議,有併發症、死亡病例之討論,每月參與南區麻醉聯合討論會。每個專科醫師在不同領域上有研究計畫,研究成果均發表在專業雜誌。
5.術前麻醉門診:
本科術前麻醉門診以淺顯易懂方式,配合多媒體影片、圖像等輔助工具向病患解說麻醉的方法以及風險。並由麻醉專科醫師親自擬定符合手術麻醉病患之麻醉計畫,解釋麻醉執行步驟、注意事項以及可能發生的副作用和併發症,於諮詢過程中進行雙向溝通,讓病患及家屬了解麻醉手術目的與過程,以減少患者對於麻醉的不安全感,並可給予患者及家屬心理上的支持。
術前麻醉門診時間:週一~週五;14:00 ~ 16:00
6.術後麻醉訪視:
每日皆有專責麻醉醫護人員探視前一日手術麻醉之病患,追蹤並持續觀察麻醉恢復情形,以檢討分析及紀錄。
7.無痛鏡檢:
本科與腸胃內科共同合作,提供無痛胃鏡及大腸鏡檢查,透過麻醉藥的給予,使病患減輕不適與焦慮感,提升醫療品質。
8.無痛分娩:
無痛分娩是藉由麻醉的技術,再加上止痛藥物的配合,所以能夠減輕生產過程中的疼痛、心理壓力及焦慮不安,而造成的母親與胎兒生理上之不良影響,並可有效降低不必要的剖腹生產。目前硬脊膜外無痛分娩麻醉是公認所有分娩止痛方法對胎兒影響最小的方式。通常於第一產程活動期施行無痛分娩,於第二產程開始後,會停止給與硬脊膜外麻醉藥物,以避免產婦於第二產程後不知如何正確用力,而延長第二產程的時間。由於期待一個新生命的誕生可能是一個人生命中最快樂的經驗之一,所以安全和愉快的分娩是非常重要的。因此,使用無痛分娩的方式來減輕生產過程的疼痛的方法,並且藉由您的產科醫師、麻醉醫師、助產士、先生的幫助,將會提供您一段愉快而且安全的待產經驗。
9.靜脈麻醉及標靶控制輸注:
靜脈麻醉應用在5至30分鐘的手術,以靜脈安眠劑及止痛劑讓患者鎮定失憶、無痛下進行檢查或手術,但如手術時間超過30分鐘,則改採全靜脈麻醉以標靶控制輸注( Target Controlled Infusion: TCI)技術,準確的維持病患失憶,並依不同的情況以止痛劑及肌肉鬆劑分別保持病患不痛及不動,以便進行手術;標靶控制輸注的優點在於對病患心跳、血壓的影響較少,患者麻醉清醒時意識清楚,並且術後噁心嘔吐發生率較低。準備工作如全身麻醉,但靜脈麻醉不需要氣管插管,而全靜脈麻醉則依手術的需要會為病人置入管插管或喉罩維持氣道通暢。
配合手術室及產房手術的需求,實施臨床麻醉。從一般門診手術至開胸手術及開心手術,皆由本科專科醫師負責,且提供適當的術後止痛控制,提昇病人術後生活品質,減少併發症。疼痛門診:融合中西方醫學,由醫師給予板機點針灸治療、頭皮針、或神經阻斷術治療各種疼痛,也幫助中風病患復健,及腦性麻痺或過動兒的治療。
2.安寧病房:
針對末期癌症病患,設立傳愛之家。配合本院臨終關懷之政策,進行安寧照顧計畫。除了居家照護之外,更有安寧病房設備,由專屬護士、社工員、院牧同工、精神科醫師及疼痛科醫師合作,提供整體團隊服務,確保病患生活品質。
3.急救加護醫療:
參與外科重症加護病房醫療及全院之急救工作。對本院之醫護有關人員提供麻醉專業知識及技術教導,確保醫療品質的提升。
4.學術活動:
有定期科內專題演講、雜誌新知會議,有併發症、死亡病例之討論,每月參與南區麻醉聯合討論會。每個專科醫師在不同領域上有研究計畫,研究成果均發表在專業雜誌。
5.術前麻醉門診:
本科術前麻醉門診以淺顯易懂方式,配合多媒體影片、圖像等輔助工具向病患解說麻醉的方法以及風險。並由麻醉專科醫師親自擬定符合手術麻醉病患之麻醉計畫,解釋麻醉執行步驟、注意事項以及可能發生的副作用和併發症,於諮詢過程中進行雙向溝通,讓病患及家屬了解麻醉手術目的與過程,以減少患者對於麻醉的不安全感,並可給予患者及家屬心理上的支持。
術前麻醉門診時間:週一~週五;14:00 ~ 16:00
6.術後麻醉訪視:
每日皆有專責麻醉醫護人員探視前一日手術麻醉之病患,追蹤並持續觀察麻醉恢復情形,以檢討分析及紀錄。
7.無痛鏡檢:
本科與腸胃內科共同合作,提供無痛胃鏡及大腸鏡檢查,透過麻醉藥的給予,使病患減輕不適與焦慮感,提升醫療品質。
8.無痛分娩:
無痛分娩是藉由麻醉的技術,再加上止痛藥物的配合,所以能夠減輕生產過程中的疼痛、心理壓力及焦慮不安,而造成的母親與胎兒生理上之不良影響,並可有效降低不必要的剖腹生產。目前硬脊膜外無痛分娩麻醉是公認所有分娩止痛方法對胎兒影響最小的方式。通常於第一產程活動期施行無痛分娩,於第二產程開始後,會停止給與硬脊膜外麻醉藥物,以避免產婦於第二產程後不知如何正確用力,而延長第二產程的時間。由於期待一個新生命的誕生可能是一個人生命中最快樂的經驗之一,所以安全和愉快的分娩是非常重要的。因此,使用無痛分娩的方式來減輕生產過程的疼痛的方法,並且藉由您的產科醫師、麻醉醫師、助產士、先生的幫助,將會提供您一段愉快而且安全的待產經驗。
9.靜脈麻醉及標靶控制輸注:
靜脈麻醉應用在5至30分鐘的手術,以靜脈安眠劑及止痛劑讓患者鎮定失憶、無痛下進行檢查或手術,但如手術時間超過30分鐘,則改採全靜脈麻醉以標靶控制輸注( Target Controlled Infusion: TCI)技術,準確的維持病患失憶,並依不同的情況以止痛劑及肌肉鬆劑分別保持病患不痛及不動,以便進行手術;標靶控制輸注的優點在於對病患心跳、血壓的影響較少,患者麻醉清醒時意識清楚,並且術後噁心嘔吐發生率較低。準備工作如全身麻醉,但靜脈麻醉不需要氣管插管,而全靜脈麻醉則依手術的需要會為病人置入管插管或喉罩維持氣道通暢。
每間開刀房皆有麻醉機及完善之監護設備,包括EKG、NIBP、Pulse Oximeter、Capnography、 Body Temperature、 Respiratory Gas monitor、麻醉深度監測儀,另外有溫毯機、溫血機、熱空氣式電熱毯、infusion pump,食道超音波、喉頭罩、氣管內視鏡及影像式氣管插管組等協助氣管插管設備,在開刀房專業運用。
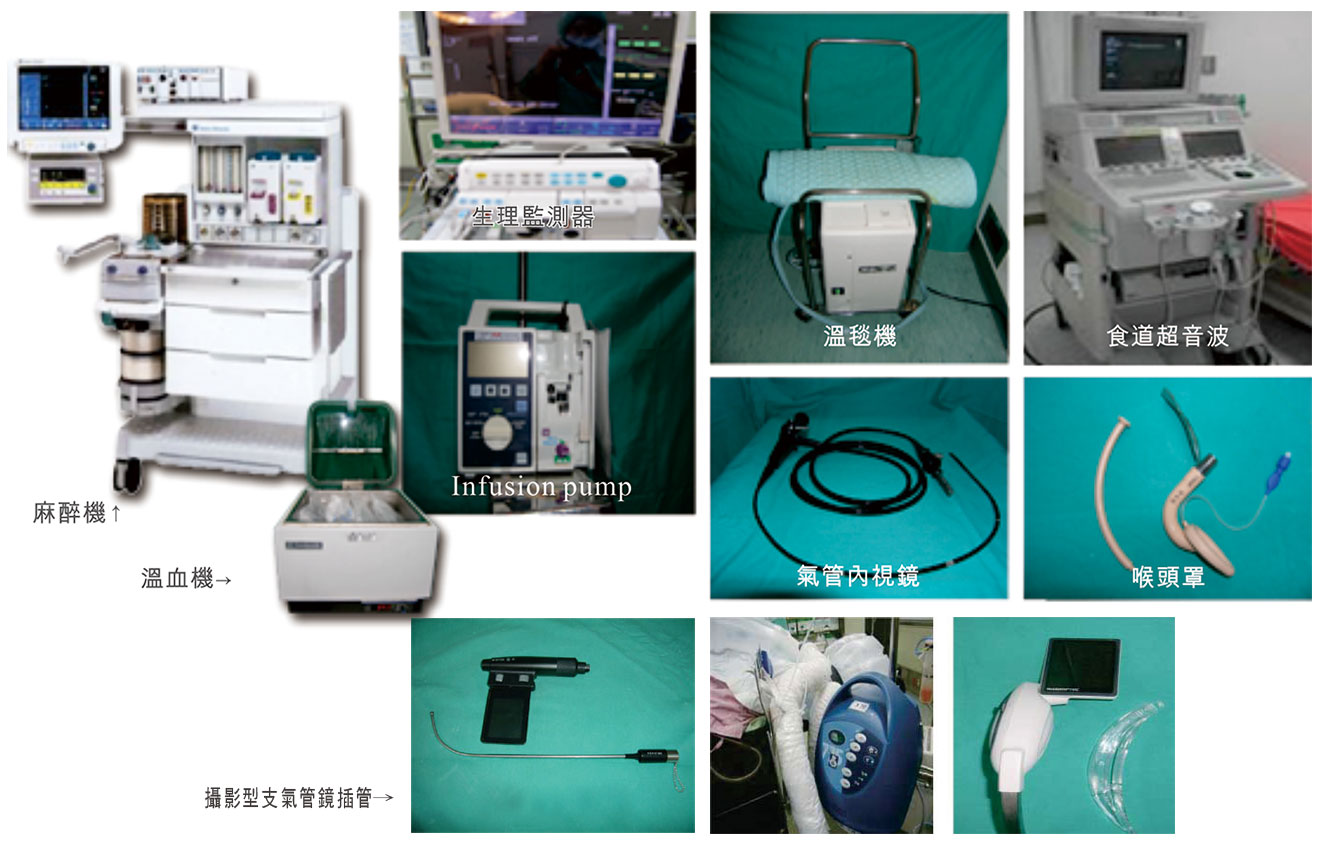

點選放大瀏覽
1.採用最好的麻醉機器及藥品,如Sevoflurane、 Desflurane、 Diprivan等,讓病人在接受全身麻醉時,避免不必要的麻醉併發症,且讓病人迅速恢復,提昇麻醉醫療品質。
2.採用病人主控式術後疼痛控制(PCA),提供病人良好之疼痛控制。針對末期癌症病患,設立傳愛之家。配合本院臨終關懷之政策,進行安寧照顧計畫。除了居家照護之外,更有安寧病房設備,由專屬護士、社工員、院牧同工、精神科醫師及疼痛科醫師合作,提供整體團隊服務,確保病患生活品質。
3.配合針灸治療,可提供病人更適當醫治。參與外科重症加護病房醫療及全院之急救工作。對本院之醫護有關人員提供麻醉專業知識及技術教導,確保醫療品質的提升。
4.食道超音波可提供完整心臟功能及結構評估,讓手術更安全、更有保障。
2.採用病人主控式術後疼痛控制(PCA),提供病人良好之疼痛控制。針對末期癌症病患,設立傳愛之家。配合本院臨終關懷之政策,進行安寧照顧計畫。除了居家照護之外,更有安寧病房設備,由專屬護士、社工員、院牧同工、精神科醫師及疼痛科醫師合作,提供整體團隊服務,確保病患生活品質。
3.配合針灸治療,可提供病人更適當醫治。參與外科重症加護病房醫療及全院之急救工作。對本院之醫護有關人員提供麻醉專業知識及技術教導,確保醫療品質的提升。
4.食道超音波可提供完整心臟功能及結構評估,讓手術更安全、更有保障。
㋡ 手術麻醉流程
㋡ 麻醉安全的重要性
麻醉學是過去這一個世紀才開始積極開拓的醫學新領域。對現代醫學,尤其是外科手術得能以突飛猛進,具有不可泯滅的特殊功勳。由於麻醉學的進步,不但能消極地免除患者於接受手術時所可能發生之痛苦,並且更能積極地維護患者各種正常的生理機轉,使能安全而順利地完成其所需之手術治療。不然,手術雖然成功而病人不能繼續其生命,仍是枉然。近年來,由於麻醉學的長足進步和快速發展,麻醉人員更進而設法改善各種手術時的環境,不但能便利手術之進行,並且將以往認為不可能手術者成為可能治癒,以往認為沒希望的仍然充滿了希望。
需行手術治療的患者,常常併有其他能嚴重影響生理功能之疾病。為使病人能於手術及麻醉間平順安全,麻醉人員勢必對各疾病具有深切之瞭解,尤其是病態生理之機能及其緊急矯治療法。加以麻醉劑全都是作用快速之藥物,病人於麻醉間,獲得充分疼痛解除與維持正常生命功能間之差距很小。因此,麻醉人員應對所使用各種藥物之藥理作用具有深切之認識。
近代麻醉術之進步,日新月異,麻醉時應用之麻醉劑及輔助麻醉藥物亦種類繁多。此類藥物之作用大都強烈而迅速,並影響呼吸、循環、神經及代謝等系統甚劇;應用適當,可使麻醉工作之進行達到完美之境,偶有不慎,輕者可引起諸多併發症,增加麻醉及手術上之困難,重者可致病人於死亡。西方一麻醉學者曾說:『無一種作用強烈之藥物,似麻醉劑者,其劑量需一點一滴之控制;亦無一種情況,如麻醉中之病人,其情況需要一分一秒之鑑別。』此語充分說明麻醉藥品,對人體生理狀況之影響如是之巨,使用時應如何慎重之!
臨床麻醉中,除主要麻醉劑外,其他輔助麻醉劑及急救藥品,均甚重要,此外,如安眠劑、鎮靜劑、強心劑、安神劑、擬交感神經劑、副交感神經阻斷劑及代血漿…等。
藥雖作用快速,但其本身並不能直接危害於人,原不足懼,可慮者為實際用藥人---麻醉醫師及麻醉護士;故麻醉工作者對各類應用之藥品,必須充分瞭解其藥理功能自不待言。
近年國內麻醉工作漸受重視,而本院更是全屏東最重視麻醉安全的醫院之一,所以麻醉科醫師及麻醉科技術師人才濟濟,而且接受過完善嚴格的麻醉訓練,麻醉相關經歷、經驗豐富,因此病患選擇在本院手術、生產,所接受的麻醉是最安全的!而麻醉科各醫護人員在您手術時付出許多心力和精神,希望您在安全手術後,不要吝嗇您的一句「謝謝」,以鼓勵每個成功手術的『幕後英雄』---您『手術中的守護天使』。
需行手術治療的患者,常常併有其他能嚴重影響生理功能之疾病。為使病人能於手術及麻醉間平順安全,麻醉人員勢必對各疾病具有深切之瞭解,尤其是病態生理之機能及其緊急矯治療法。加以麻醉劑全都是作用快速之藥物,病人於麻醉間,獲得充分疼痛解除與維持正常生命功能間之差距很小。因此,麻醉人員應對所使用各種藥物之藥理作用具有深切之認識。
近代麻醉術之進步,日新月異,麻醉時應用之麻醉劑及輔助麻醉藥物亦種類繁多。此類藥物之作用大都強烈而迅速,並影響呼吸、循環、神經及代謝等系統甚劇;應用適當,可使麻醉工作之進行達到完美之境,偶有不慎,輕者可引起諸多併發症,增加麻醉及手術上之困難,重者可致病人於死亡。西方一麻醉學者曾說:『無一種作用強烈之藥物,似麻醉劑者,其劑量需一點一滴之控制;亦無一種情況,如麻醉中之病人,其情況需要一分一秒之鑑別。』此語充分說明麻醉藥品,對人體生理狀況之影響如是之巨,使用時應如何慎重之!
臨床麻醉中,除主要麻醉劑外,其他輔助麻醉劑及急救藥品,均甚重要,此外,如安眠劑、鎮靜劑、強心劑、安神劑、擬交感神經劑、副交感神經阻斷劑及代血漿…等。
藥雖作用快速,但其本身並不能直接危害於人,原不足懼,可慮者為實際用藥人---麻醉醫師及麻醉護士;故麻醉工作者對各類應用之藥品,必須充分瞭解其藥理功能自不待言。
近年國內麻醉工作漸受重視,而本院更是全屏東最重視麻醉安全的醫院之一,所以麻醉科醫師及麻醉科技術師人才濟濟,而且接受過完善嚴格的麻醉訓練,麻醉相關經歷、經驗豐富,因此病患選擇在本院手術、生產,所接受的麻醉是最安全的!而麻醉科各醫護人員在您手術時付出許多心力和精神,希望您在安全手術後,不要吝嗇您的一句「謝謝」,以鼓勵每個成功手術的『幕後英雄』---您『手術中的守護天使』。
㋡ 科別手術之麻醉
例
一、頭頸部惡性腫瘤之切除---最常見為鼻 咽癌及嚼檳榔引起之口腔癌。
二、上下顎骨折之外科處理
除一般麻醉注意事項外,加重麻醉困難的主要原因有:
(一)手術前呼吸道建立之困難:
1.氣管插管困難
a.惡性腫瘤,外傷骨折造成之臉部變形、張口困難
b.重複手術後,口腔內部變形氣管插管定位後固定困難
c.與外科醫師爭取空間
2.手術後呼吸道維持之困難: a.手術後咽喉部受水腫壓迫
b.術後上下頷以金屬線固定咬合,無法張口。
3.手術時間漫長(通常6小時以上),麻醉藥量控制不易
4.出血量大(1,000~1,500ml出血量)
(二)麻醉使用之特殊氣管插管及固定方法
1.經鼻氣管插管
2.病患意識清醒插管(給予適當之止痛及鎮定藥物)
3.以內視鏡輔助插管(技巧要純熟)
4.氣管內管定位後以縫線固定於鼻中膈前端,以防脫落。
(三)手術後氣管內管拔管時機 防止拔管後病患呼吸困難,通常氣管內管於手術後會留置一天或以上,但患者完全清醒,確定咽喉沒受到水腫等外力壓迫後,才會進行拔管,期間會給予適當止痛及鎮靜藥物以減輕患者因氣管內管導出之不適。
一、頭頸部惡性腫瘤之切除---最常見為鼻 咽癌及嚼檳榔引起之口腔癌。
二、上下顎骨折之外科處理
除一般麻醉注意事項外,加重麻醉困難的主要原因有:
(一)手術前呼吸道建立之困難:
1.氣管插管困難
a.惡性腫瘤,外傷骨折造成之臉部變形、張口困難
b.重複手術後,口腔內部變形氣管插管定位後固定困難
c.與外科醫師爭取空間
2.手術後呼吸道維持之困難: a.手術後咽喉部受水腫壓迫
b.術後上下頷以金屬線固定咬合,無法張口。
3.手術時間漫長(通常6小時以上),麻醉藥量控制不易
4.出血量大(1,000~1,500ml出血量)
(二)麻醉使用之特殊氣管插管及固定方法
1.經鼻氣管插管
2.病患意識清醒插管(給予適當之止痛及鎮定藥物)
3.以內視鏡輔助插管(技巧要純熟)
4.氣管內管定位後以縫線固定於鼻中膈前端,以防脫落。
(三)手術後氣管內管拔管時機 防止拔管後病患呼吸困難,通常氣管內管於手術後會留置一天或以上,但患者完全清醒,確定咽喉沒受到水腫等外力壓迫後,才會進行拔管,期間會給予適當止痛及鎮靜藥物以減輕患者因氣管內管導出之不適。
心臟外科近年來日漸普遍,心臟外科麻醉亦隨之蓬勃,目前已是很熱門的『次專科』。一個成功的心臟手術,除需有好的心臟外科醫師外,亦需有好的心臟麻醉醫師來搭配。心臟麻醉醫師講究的是如何提供手術醫師一個合適的手術環境,又要能妥善地維持病患的正常生理功能,主要是手術期間及手術後心肺功能的維持。為達此目的,其需對病患之病態生理、血液動力以及手術實施和其對病灶之影響等,均有清晰之瞭解。
一如其他手術病患,麻醉科醫師會先充分收集病患的病態生理、血液動力、及有關循環系統的資料。手術前會親自詢問病患之既往病史,尤其著重有無心絞痛及心臟衰竭;其嚴重度、發生頻率、歷時長短,以及治療效果等。有心絞痛病史者,將測知其『心絞痛閾』及其對nitroglycerin之反應。有充血性心衰竭病史者,於手術前晚,並檢查有無呼吸困難,體重增加及水腫等病象。
心臟手術皆採全身麻醉,手術過程需切開心臟,因此需用心肺體外循環來代替病患原來的心肺功能,並需要更精細的麻醉。故除了麻醉用藥的選擇與調配,另需加上許多精密的儀器,如TEE(經食道超音波)、連續性心臟輸出量監測,及其他生理監測等,來監測整個手術的完成。
醫學小辭典
一如其他手術病患,麻醉科醫師會先充分收集病患的病態生理、血液動力、及有關循環系統的資料。手術前會親自詢問病患之既往病史,尤其著重有無心絞痛及心臟衰竭;其嚴重度、發生頻率、歷時長短,以及治療效果等。有心絞痛病史者,將測知其『心絞痛閾』及其對nitroglycerin之反應。有充血性心衰竭病史者,於手術前晚,並檢查有無呼吸困難,體重增加及水腫等病象。
心臟手術皆採全身麻醉,手術過程需切開心臟,因此需用心肺體外循環來代替病患原來的心肺功能,並需要更精細的麻醉。故除了麻醉用藥的選擇與調配,另需加上許多精密的儀器,如TEE(經食道超音波)、連續性心臟輸出量監測,及其他生理監測等,來監測整個手術的完成。
醫學小辭典
| TEE:即『食道超音波』。可隨時監控心臟動態的變化。 |
| CCO:即『連續性心臟輸出量監測』。除監測心臟功能外,並可隨時調整藥物,使心臟處於最佳狀態。 |
近年來,神經外科麻醉已日漸專門化成為麻醉中『次專科』。神經外科麻醉醫師的主要工作,是提供手術醫師一個理想的特殊手術環境和維護病患正常神經功能,包括控制腦壓及血壓等。為達此目的,其需熟悉相關之生理、病理、及藥理知識。
除一般術前準備工作外,手術前麻醉科人員會將病患原有之神經徵狀,如半身不遂、神智不清、瞳孔放大而神經麻痺等,親自記載於病歷,以供日後參考,並證明其於手術前即已存在。另外,因此類病患常併有相當程度的缺水、痰液瀦留、肺擴張不全、肺炎,腎或酸鹼及電解質失衡…等,亦會仔細檢查。
神經外科手術前麻醉,多先用靜脈注射麻醉藥物使病患平穩入睡,再平順快速地作氣管內管插放,並小心固定,以免中途滑脫。在取病患手術體位上,主要把握頭部血液回流順暢之原則,包括頭高位、俯臥位、坐位等。而腦神經外科手術之生理監測上,除了一般項目包括:食道聽診、尿量測定、胸前督搏聽診、食道及咽喉或耳膜溫度、直接動脈壓、中央靜脈壓、心電圖等。另外如潮末二氧化碳、腦電波或腦功能監測、動脈血氣體分析,及顱內壓監測等,則因應每位病患之個別性使用。
除一般術前準備工作外,手術前麻醉科人員會將病患原有之神經徵狀,如半身不遂、神智不清、瞳孔放大而神經麻痺等,親自記載於病歷,以供日後參考,並證明其於手術前即已存在。另外,因此類病患常併有相當程度的缺水、痰液瀦留、肺擴張不全、肺炎,腎或酸鹼及電解質失衡…等,亦會仔細檢查。
神經外科手術前麻醉,多先用靜脈注射麻醉藥物使病患平穩入睡,再平順快速地作氣管內管插放,並小心固定,以免中途滑脫。在取病患手術體位上,主要把握頭部血液回流順暢之原則,包括頭高位、俯臥位、坐位等。而腦神經外科手術之生理監測上,除了一般項目包括:食道聽診、尿量測定、胸前督搏聽診、食道及咽喉或耳膜溫度、直接動脈壓、中央靜脈壓、心電圖等。另外如潮末二氧化碳、腦電波或腦功能監測、動脈血氣體分析,及顱內壓監測等,則因應每位病患之個別性使用。
一、麻醉注意事項
適用於需要作血管或神經重接的手術,如燙傷、意外傷害、褥瘡、新生兒臂神經叢受損、惡性腫瘤切除後等之重建手術。
1.體溫的維持─體溫下降會導致血管收縮及術後患者因寒冷而顫抖,造成血流不通順,甚至顯微手術縫合處被撕裂。
2.穩定的麻醉維持─顯微手術需要患者的完全安定不動。
3.平靜而暢順的麻醉恢復過程─避免患者醒來時發生躁動或顫抖。
4.良好的術後止痛─疼痛會讓患者躁動不安。
二、處理方法
1.保溫:
a.利用溫毯及烤燈加溫。
b.非手術部位以棉布或塑膠布覆蓋。
c.麻醉機連接保溫保溼器以增加呼吸氣體的溫度及濕度。
d.點滴輸液先予以加溫。
2.顯微手術期間可加重肌肉鬆弛劑。
3.手術結束前一個小時改用平衡麻醉法可使患者麻醉恢復更平順。
4.加強術後止痛,建議使用病患自控式止痛 ( PCA)。
適用於需要作血管或神經重接的手術,如燙傷、意外傷害、褥瘡、新生兒臂神經叢受損、惡性腫瘤切除後等之重建手術。
1.體溫的維持─體溫下降會導致血管收縮及術後患者因寒冷而顫抖,造成血流不通順,甚至顯微手術縫合處被撕裂。
2.穩定的麻醉維持─顯微手術需要患者的完全安定不動。
3.平靜而暢順的麻醉恢復過程─避免患者醒來時發生躁動或顫抖。
4.良好的術後止痛─疼痛會讓患者躁動不安。
二、處理方法
1.保溫:
a.利用溫毯及烤燈加溫。
b.非手術部位以棉布或塑膠布覆蓋。
c.麻醉機連接保溫保溼器以增加呼吸氣體的溫度及濕度。
d.點滴輸液先予以加溫。
2.顯微手術期間可加重肌肉鬆弛劑。
3.手術結束前一個小時改用平衡麻醉法可使患者麻醉恢復更平順。
4.加強術後止痛,建議使用病患自控式止痛 ( PCA)。
因小兒對疼痛的忍受度差,且無法忍受與父母短暫的分離,故小兒外科均採全身麻醉。
一、麻醉前注意事項
1.禁食:手術前,應嚴禁飲食,以防手術中病人嘔吐,而導致吸入性肺炎等。所以,若麻醉前為空腹,則麻醉安全之程度倍增。
2.檢視是否有上呼吸道感染:小兒如有感冒,氣管極易因氣管插管而痙攣或被痰阻塞,除非是急診手術,否則最好延後三至四週再手術。
3.稱體重:因藥物及體液均依體重給予。
二、麻醉前準備
1.與小孩和父母溝通:未滿六個月的嬰兒術前不需給藥直接作吸入誘導麻醉,六個月至五歲較黏父母須先給予鎮靜劑。六歲以上可以在父母陪同下作吸入誘導麻醉。
2.體溫的保持:小兒體表面積大易因散溫而失溫。水分由點滴給予時應小心免於過量。
三、麻醉後恢復一方面由於疼痛,另方面麻醉甦醒,小兒容易吵鬧。除給予止痛藥外,還需父母耐心安撫。
一、麻醉前注意事項
1.禁食:手術前,應嚴禁飲食,以防手術中病人嘔吐,而導致吸入性肺炎等。所以,若麻醉前為空腹,則麻醉安全之程度倍增。
2.檢視是否有上呼吸道感染:小兒如有感冒,氣管極易因氣管插管而痙攣或被痰阻塞,除非是急診手術,否則最好延後三至四週再手術。
3.稱體重:因藥物及體液均依體重給予。
二、麻醉前準備
1.與小孩和父母溝通:未滿六個月的嬰兒術前不需給藥直接作吸入誘導麻醉,六個月至五歲較黏父母須先給予鎮靜劑。六歲以上可以在父母陪同下作吸入誘導麻醉。
2.體溫的保持:小兒體表面積大易因散溫而失溫。水分由點滴給予時應小心免於過量。
三、麻醉後恢復一方面由於疼痛,另方面麻醉甦醒,小兒容易吵鬧。除給予止痛藥外,還需父母耐心安撫。
一、在婦科手術方面,由於腹腔鏡的傷口較小,有病患恢復較快的優點,巳是婦科診斷及治療的工具。而其比較特別的是。
1、它須用二氧化碳作腹腔充氣,姿勢 要頭低腳高。所以麻醉中要減少二氧化碳過高和酸中毒造成心律不整。
2、因頭低腳高增加腹壓,要特別注意心 臟血管系統穩定。
3、手術後病患易嘔吐。
二、產科手術最常見的是剖腹產,麻醉方式有全身麻醉、半身麻醉及硬膜外麻醉,各有其優點及適應症。目前以半身麻醉廣泛被採用。
1、全身麻醉用於緊急胎兒窘迫,及產婦大出血等緊急狀況,因它有快速導入麻醉、保護呼吸道及穩定血壓的優點。但全身麻醉引導麻醉時,產婦易發生吸入性肺炎及困難插管,而藥物也會影響胎兒。
2、半身麻醉可減少藥物對胎兒的影響,其缺點是易引起低血壓,及少數產婦會術後頭痛。但對於休克或凝血不正常的產婦是禁忌。
3、硬膜外麻醉的特性與半身麻醉差不多,但常因產婦腹肌不夠鬆造成胎兒拉出困難。
1、它須用二氧化碳作腹腔充氣,姿勢 要頭低腳高。所以麻醉中要減少二氧化碳過高和酸中毒造成心律不整。
2、因頭低腳高增加腹壓,要特別注意心 臟血管系統穩定。
3、手術後病患易嘔吐。
二、產科手術最常見的是剖腹產,麻醉方式有全身麻醉、半身麻醉及硬膜外麻醉,各有其優點及適應症。目前以半身麻醉廣泛被採用。
1、全身麻醉用於緊急胎兒窘迫,及產婦大出血等緊急狀況,因它有快速導入麻醉、保護呼吸道及穩定血壓的優點。但全身麻醉引導麻醉時,產婦易發生吸入性肺炎及困難插管,而藥物也會影響胎兒。
2、半身麻醉可減少藥物對胎兒的影響,其缺點是易引起低血壓,及少數產婦會術後頭痛。但對於休克或凝血不正常的產婦是禁忌。
3、硬膜外麻醉的特性與半身麻醉差不多,但常因產婦腹肌不夠鬆造成胎兒拉出困難。
經過十月懷孕的辛勞,接著是臨盆的喜與憂,一方面期待新生兒的降臨,另一方面則擔心臨盆的陣痛和胎兒的健康。無痛分娩幫助產婦經過漫長陣痛的煎熬。在美國因保險制度及醫療知識正確,產婦選擇無痛分娩約60 ~ 70 %,反觀國內其普及率不高。目前無痛分娩採取高脂溶性之嗎啡類藥劑及對心臟抑制少的短效局部麻醉劑,以降低對產婦活動力的影響及提升其母子安全。
一、分娩過程:
第一產程:子宮規則性收縮至子宮頸全開,痛覺由第十胸椎至第一腰椎之交感神經傳遞。
第二產程:子宮頸全開至胎兒產出,痛覺由第二至第四尾椎之副交感神經傳遞。
第三產程:胎兒產出至胎盤娩出。
二、疼痛及壓力對母親及胎兒的影響:
1.初產婦生產的疼痛,僅次於坐骨神經痛,而勝於背痛、癌痛、牙痛及關節痛。
2.產痛使母親過度呼吸及胎盤血管收縮,易造成胎兒缺氧。
三、無痛分娩的配方及方法:
目前使用短效之嗎啡類藥劑以降低局部麻醉劑濃度,所以產婦接受無痛分娩仍能下床活動。
四、副作用:發抖、噁心、癢、血壓稍降(藥物的副作用)及少見的頭痛。
五、爭論點:
1.增加催生劑的使用及產程可能延長。
2.剖腹率增加:由於研究的病例取得,胎兒窘迫及產程過長的定義,婦產科醫師及產婦的態度不一,目前仍無定論。
3.對嬰兒的影響:餵母奶的成功率、嬰兒大腦的發展無負面影響。
一、分娩過程:
第一產程:子宮規則性收縮至子宮頸全開,痛覺由第十胸椎至第一腰椎之交感神經傳遞。
第二產程:子宮頸全開至胎兒產出,痛覺由第二至第四尾椎之副交感神經傳遞。
第三產程:胎兒產出至胎盤娩出。
二、疼痛及壓力對母親及胎兒的影響:
1.初產婦生產的疼痛,僅次於坐骨神經痛,而勝於背痛、癌痛、牙痛及關節痛。
2.產痛使母親過度呼吸及胎盤血管收縮,易造成胎兒缺氧。
三、無痛分娩的配方及方法:
目前使用短效之嗎啡類藥劑以降低局部麻醉劑濃度,所以產婦接受無痛分娩仍能下床活動。
四、副作用:發抖、噁心、癢、血壓稍降(藥物的副作用)及少見的頭痛。
五、爭論點:
1.增加催生劑的使用及產程可能延長。
2.剖腹率增加:由於研究的病例取得,胎兒窘迫及產程過長的定義,婦產科醫師及產婦的態度不一,目前仍無定論。
3.對嬰兒的影響:餵母奶的成功率、嬰兒大腦的發展無負面影響。
所謂全身麻醉,是藉由靜脈藥物讓病患睡覺之後,再經由喉頭鏡的幫助將管子放入氣管之中,一方面保護氣管防止吸入性肺炎,一方面麻醉氣體介由管子進入身體達到麻醉效果。但並非每個病患都能順利做氣管插管。根據國內的統計資料困難插管的發生率約2.3%,其發生率依次以短脖子最多,其次暴牙、退縮下頷骨及嘴巴張不太開者。而困難插管如處理不當會導致病患缺氧的意外。
一、喉頭鏡的視線:
暴牙、大舌頭、肥短的脖子、頸椎無法前彎或後仰、嘴巴張不太開者都會影響喉頭鏡的視線。
二、插管前的評估:
1、口腔檢查屬於分類Ⅲ、Ⅳ者
2、口張開上下門牙距離小於二指寬或3.5公分者
3、頸椎活動受限制
4、因先天畸形或後天病彎:如臉部畸形、頸部咽喉腫瘤、或顏臉部外傷者以上皆為困難插管的危險群
三、困難插管的處理:
1、最常用的是讓病患自己甦醒再藉由纖維鏡輔助置入氣管插管
2、或是用咽喉罩快速建立呼吸道
3、如病患巳處於缺氧時只好作緊急氣管切開以利換氣
一、喉頭鏡的視線:
暴牙、大舌頭、肥短的脖子、頸椎無法前彎或後仰、嘴巴張不太開者都會影響喉頭鏡的視線。
二、插管前的評估:
1、口腔檢查屬於分類Ⅲ、Ⅳ者
2、口張開上下門牙距離小於二指寬或3.5公分者
3、頸椎活動受限制
4、因先天畸形或後天病彎:如臉部畸形、頸部咽喉腫瘤、或顏臉部外傷者以上皆為困難插管的危險群
三、困難插管的處理:
1、最常用的是讓病患自己甦醒再藉由纖維鏡輔助置入氣管插管
2、或是用咽喉罩快速建立呼吸道
3、如病患巳處於缺氧時只好作緊急氣管切開以利換氣
㋡ 麻醉的問與答近代外科之突飛猛進,麻醉之進步,實為重要因素之一。麻醉之主要目的是止痛,是您手術中之一部份,它不僅僅是讓您睡覺而已,並可協助您的手術安全順利完成,及監視、控制您在手術中的心率、血壓等。
希望您一定要耐心的看完以下幾個問題,以解除您對手術與麻醉之恐懼。
麻醉就是一種無痛、無知覺狀態,有時為全身性,暫時失去知覺,手術可在安靜睡眠狀態下行之。但有時,我們亦可僅使身體之局部產生麻木現象,而身體其他各處感覺完全正常,此種麻醉我們稱它為區域麻醉。綜合來說,麻醉就是全身性或區域性之無痛現象。
(一) 全身麻醉:
1.靜脈麻醉:即用一種靜脈麻醉劑,由血管中輸入而達到麻醉之目的。 2.吸入麻醉:吸入麻醉為全身麻醉最常用的一種。
(二)區域麻醉:
1.局部麻醉:局部注射麻醉劑,使局部知覺消失而施行手術。
2.脊髓麻醉:就是將局部麻醉劑注射到腰脊髓之蜘蛛膜下腔中,通常麻醉之部位在臍部以下,故有半身麻醉之稱。
3.神經阻斷麻醉:用局部麻醉劑將神經叢或神經幹行注射麻醉,暫時阻斷神經之傳導作用,如臂叢神經麻醉,坐骨神經麻醉等。
1.靜脈麻醉:即用一種靜脈麻醉劑,由血管中輸入而達到麻醉之目的。 2.吸入麻醉:吸入麻醉為全身麻醉最常用的一種。
(二)區域麻醉:
1.局部麻醉:局部注射麻醉劑,使局部知覺消失而施行手術。
2.脊髓麻醉:就是將局部麻醉劑注射到腰脊髓之蜘蛛膜下腔中,通常麻醉之部位在臍部以下,故有半身麻醉之稱。
3.神經阻斷麻醉:用局部麻醉劑將神經叢或神經幹行注射麻醉,暫時阻斷神經之傳導作用,如臂叢神經麻醉,坐骨神經麻醉等。
臨床上麻醉劑有很多種,每種麻醉劑皆有其藥理特性。某種特性,可能對某種手術特別有利。關於選擇麻醉劑之問題,我們根據手術之需要、病人之情況等條件來決定。
下面幾點,是十分容易做到而且對病人自己十分重要的事項。若病人能徹底合作,對麻醉與手術,可收到事半功倍之作用。
1.手術前八小時,應嚴禁飲食:
嘔吐,為麻醉中之大敵,麻醉前若為空腹,則麻醉安全之程度倍增。若病人不在醫院中,則凡遇到任何有手術可能的病情,均應立即停止飲食,送院診治。嘔吐之害甚大,輕者可致吸入性肺炎、肺膿瘍,重者可致呼吸道阻塞而死亡。
2.除去口腔中所有能摘出之物品:
如假牙、口香糖等,因麻醉時,有阻塞呼吸道之危險,故應事先除去之。
3.各種首飾、手錶、髮夾應交家屬或病房護理長代為保管。
4.請勿用任何化妝品及指甲油:
因化妝品可掩蓋病人正常皮膚之顏色,故應禁用。
5.父母對兒童麻醉前之準備:
兒童對於手術,大多十分驚慌,若父母在手術前能詳細與兒童解釋手術之重要性及手術前各種必要之過程,對減除兒童對手術的恐懼程度甚為重要。
6.告知過去之特殊病史:
麻醉前,麻醉醫師一定會問病人,病人之病史,雖在住院時,已有記載,但此時病人應重新再提及一次,急症病人,尤為重要,病史如:
A.過敏之藥品:青黴素、嗎啡及安眠劑等。
B.特殊之病症及藥品:糖尿病、心臟症、高血壓等及其治療之情形。
C.過去麻醉病史。
D.頭痛及腰痛。
7.信任麻醉專科醫師,勿固執己見:
有少數病人,堅持自己不能用任何麻藥,不可用何種麻醉技術。其實麻醉劑反應每次不同,有人第一次用醚後可能覺得不適,但第二次應用後,可能完全沒有反應,麻醉醫師在衡量各種情況以後,才決定應用什麼麻醉。若病人自己堅持己見,對麻醉安全當然不好。希望病人及其家屬能完全信任醫師,讓醫師來決定一切。
1.手術前八小時,應嚴禁飲食:
嘔吐,為麻醉中之大敵,麻醉前若為空腹,則麻醉安全之程度倍增。若病人不在醫院中,則凡遇到任何有手術可能的病情,均應立即停止飲食,送院診治。嘔吐之害甚大,輕者可致吸入性肺炎、肺膿瘍,重者可致呼吸道阻塞而死亡。
2.除去口腔中所有能摘出之物品:
如假牙、口香糖等,因麻醉時,有阻塞呼吸道之危險,故應事先除去之。
3.各種首飾、手錶、髮夾應交家屬或病房護理長代為保管。
4.請勿用任何化妝品及指甲油:
因化妝品可掩蓋病人正常皮膚之顏色,故應禁用。
5.父母對兒童麻醉前之準備:
兒童對於手術,大多十分驚慌,若父母在手術前能詳細與兒童解釋手術之重要性及手術前各種必要之過程,對減除兒童對手術的恐懼程度甚為重要。
6.告知過去之特殊病史:
麻醉前,麻醉醫師一定會問病人,病人之病史,雖在住院時,已有記載,但此時病人應重新再提及一次,急症病人,尤為重要,病史如:
A.過敏之藥品:青黴素、嗎啡及安眠劑等。
B.特殊之病症及藥品:糖尿病、心臟症、高血壓等及其治療之情形。
C.過去麻醉病史。
D.頭痛及腰痛。
7.信任麻醉專科醫師,勿固執己見:
有少數病人,堅持自己不能用任何麻藥,不可用何種麻醉技術。其實麻醉劑反應每次不同,有人第一次用醚後可能覺得不適,但第二次應用後,可能完全沒有反應,麻醉醫師在衡量各種情況以後,才決定應用什麼麻醉。若病人自己堅持己見,對麻醉安全當然不好。希望病人及其家屬能完全信任醫師,讓醫師來決定一切。
現在之麻醉進步,病人多在不知不覺中睡著,無任何對呼吸道刺激感覺或窒息感,常醒來時,您已回到恢復室,手術早已完成。請相信麻醉科醫師會照顧您的安全與舒適。
麻醉之時間長短不定,可由數分鐘到數小時。其時間之長短,完全視手術之需要而定。在手術中,麻醉醫師會控制您在安全的麻醉深度。麻醉劑在體內之作用,多為暫時性。但吸入麻醉停止時,麻醉劑即很快由體內向外排出。
問題並不在您睡多久,但您應該記著,當您安然入睡時,永遠有『手術中的守護天使---麻醉科醫師』在聚精會神的看守著您,陪伴著您,直到您完全清醒為止。
問題並不在您睡多久,但您應該記著,當您安然入睡時,永遠有『手術中的守護天使---麻醉科醫師』在聚精會神的看守著您,陪伴著您,直到您完全清醒為止。
麻醉尚未完全清醒前,我們先將病人送到與手術室相連的麻醉恢復室中,其中有值班的麻醉醫師、恢復室的護士等來繼續照顧您,如病人的呼吸深淺、血壓之昇降、脈搏的快慢、皮膚的顏色等,均在嚴密的監控之下。若有任何不正常的變化,均可立即矯正之。恢復室存有各種特備之器械,有各種受過專門訓練之醫護人員一起來照顧您。
麻醉後有時會感到暫時噁心及嘔吐,但這並不是每次麻醉後一定會發生,大多數病人均無任何不適感覺。有時因手術之必要,需要由鼻腔中或口腔中放一胃管或氣管內管,故手術後可能感到暫時性喉頭痛;有時聲音會嘶啞。但這都是暫時性,手術後很快就可恢復,很少造成任何不良後果。
本院有全屏東最多最強的麻醉科醫師及麻醉師來替您施行最安全的麻醉與止痛。
在麻醉開始至您甦醒為止,您均由固定的麻醉醫師及麻醉護士照顧,您的血壓、脈搏、呼吸、血氧飽和度、心跳等各種情形,均有專門的機器可以測量,有時我們會用一心動電流器,於手術繼續測量,並可發生心跳之聲響,若有任何異常現象,立即可知曉並矯正之。從您由手術室送至麻醉室之途中,均有氧氣及抽液機之設備,隨時可供急用。
這亦是一個很多人麻醉時常擔心的問題,其實,這種觀念是錯誤的。假若會使記憶力減退的話,整個麻醉學亦不會進步到今天,同時亦沒有任何一個麻醉醫師敢給病人麻醉。麻醉劑在身體內的作用,均十分短暫,很快即排出體外。麻醉後遺留之不良併發症在臨床上極為少見。
您是不是怕講出您內心中的秘密?一般來說,吸入麻醉醒來時,病人大多很少講話,有時會呻吟兩聲。多數病人由麻醉醒來,就像早晨由床上醒來一樣,打個呵欠,翻個身。極少數病人,亦會亂叫幾句,但從未聽到哪位病人會將他的秘密說出來。
多數病人,在麻醉醒後,忽然覺得這個世界是這樣的完美,所有的人都是這樣的良善,求生欲望更大,與疾病奮鬥的勇氣亦就更增加了。
多數病人,在麻醉醒後,忽然覺得這個世界是這樣的完美,所有的人都是這樣的良善,求生欲望更大,與疾病奮鬥的勇氣亦就更增加了。
㋡ 衛教園地
點選另開視窗瀏覽
最後更新日期:2019-07-23
